O que é pé cavo?
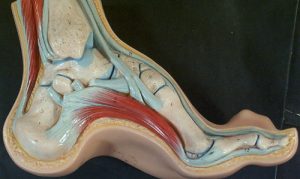
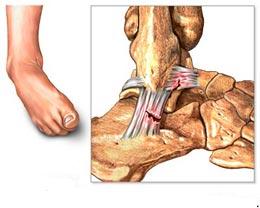
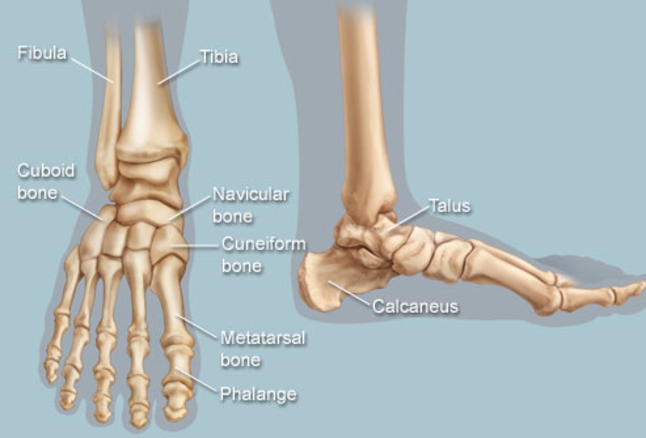
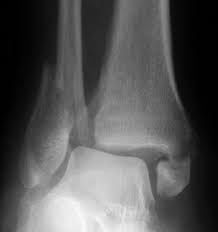
É possível dizer que o pé cavo é o oposto do pé plano ou seja, é o tipo de pé que possui um arco plantar (curva dos pés) mais elevado. Na prática, isso significa uma redução na área da planta dos pés que é utilizada para o apoio. Os pés cavos sofrem um aumento natural de pressão sob o calcanhar e os metatarsos (região da frente dos pés), o que muitas vezes leva ao surgimento de calosidades que podem ser volumosas e dolorosas.
É muito importante que, nos casos mais graves de pés cavos, sejam pesquisadas possíveis causas neurológicas para o desenvolvimento da deformidade, como a doença de Charcot-Marrie-Tooth. Nos casos onde não há causa neurológica para o surgimento do pé cavo, estes são chamados de pés cavos idiopáticos (sem causa aparente). Para estes pés, o tratamento consiste na adaptação dos calçados, uso de palmilhas e órteses corretivas ou de compensação e a fisioterapia. Quando estas medidas falham na tentativa de eliminar os sintomas, há a opção de tratamento cirúrgico.
Pé cavo – Tratamento
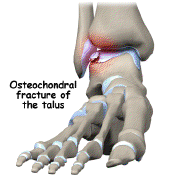
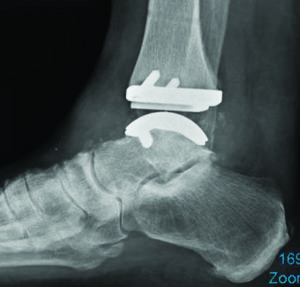
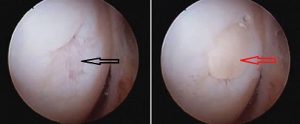
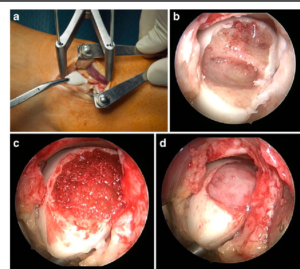
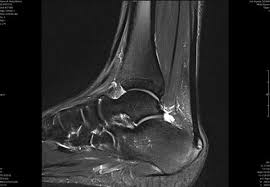
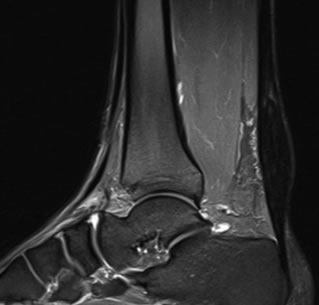
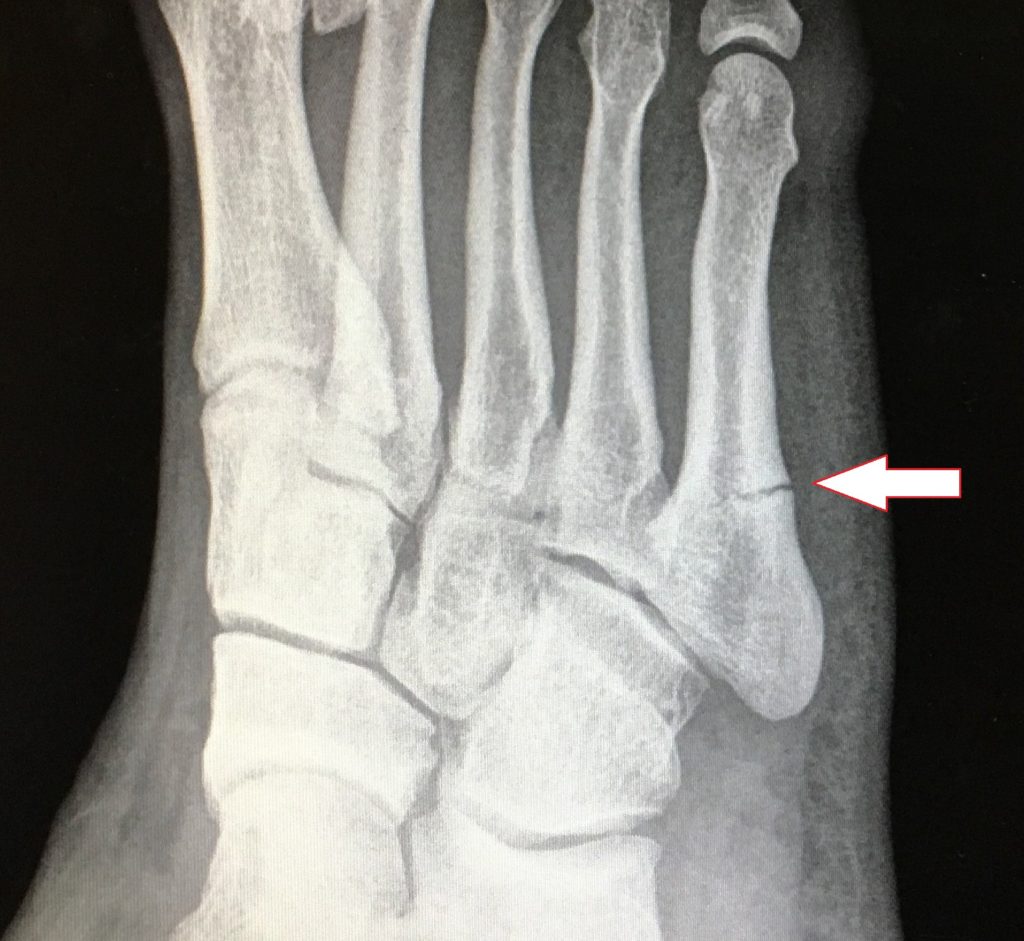
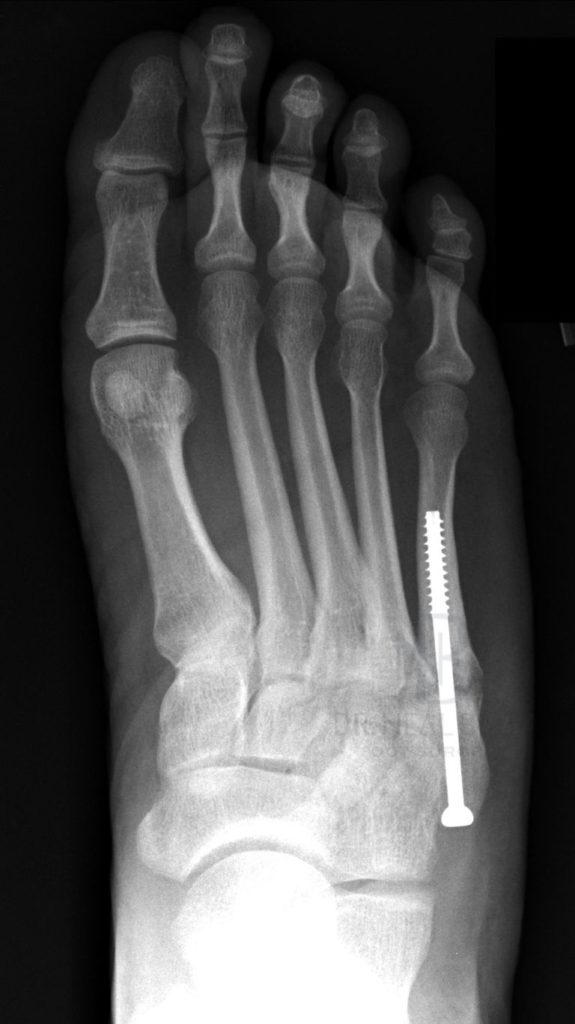
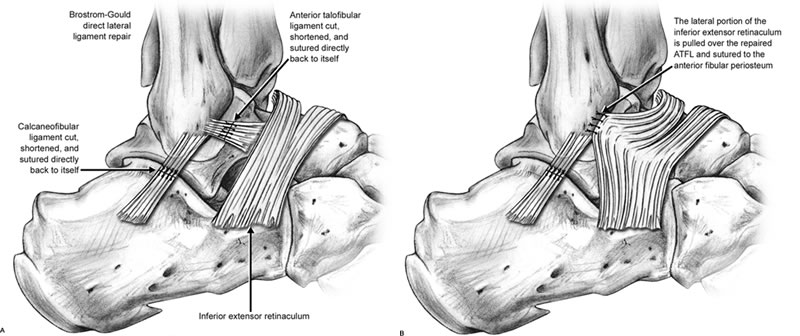
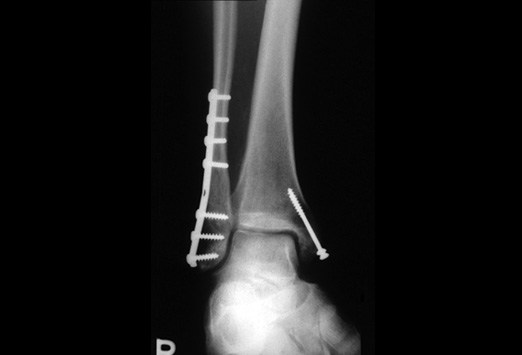
Ao abordarmos cirurgicamente o pé cavo, o que se busca é uma correção da anatomia do pé para que a pressão plantar seja distribuída de maneira mais uniforme, diminuindo as áreas de sobrecarga e consequentemente, as calosidades dolorosas. Para conseguirmos a correção desejada, utilizamos as cirurgias ósseas (osteotomias), ou seja, cortes feitos através dos ossos do pé, geralmente os metatarsos e o calcâneo. Em muitos casos de pés cavos, os pacientes são portadores de lesões associadas que podem ocorrer no pé ou no tornozelo e que devem, se possível, ser corrigidas na mesma cirurgia, como por exemplo: tendinopatia dos fibulares, lesões ligamentares do tornozelo, lesões osteocondrais do tálus, etc.
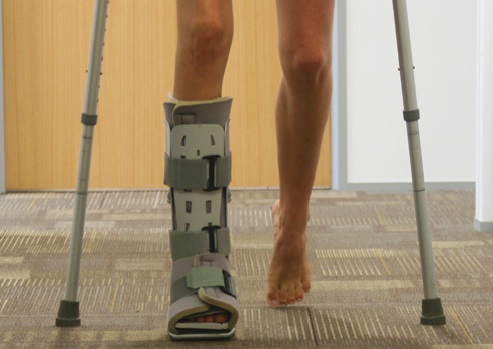
A recuperação pós operatória leva em média 3 meses, já levando em conta o período de fisioterapia que é necessária para a recuperação da força, do equilíbrio e principalmente para a adaptação à nova maneira de pisar no chão após a correção da deformidade dos pés.
Para maiores informações, consulte um ortopedista especializado em Cirurgia do Pé e Tornozelo.
Para agendar uma consulta ligue (011) 2165-2384 / 96307-5857/ 96307-5868
Para falar com o Dr. André Donato: dr.andredonato@gmail.com