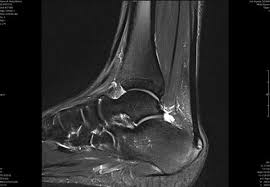
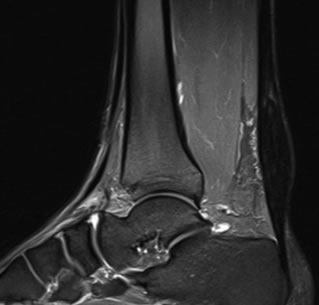
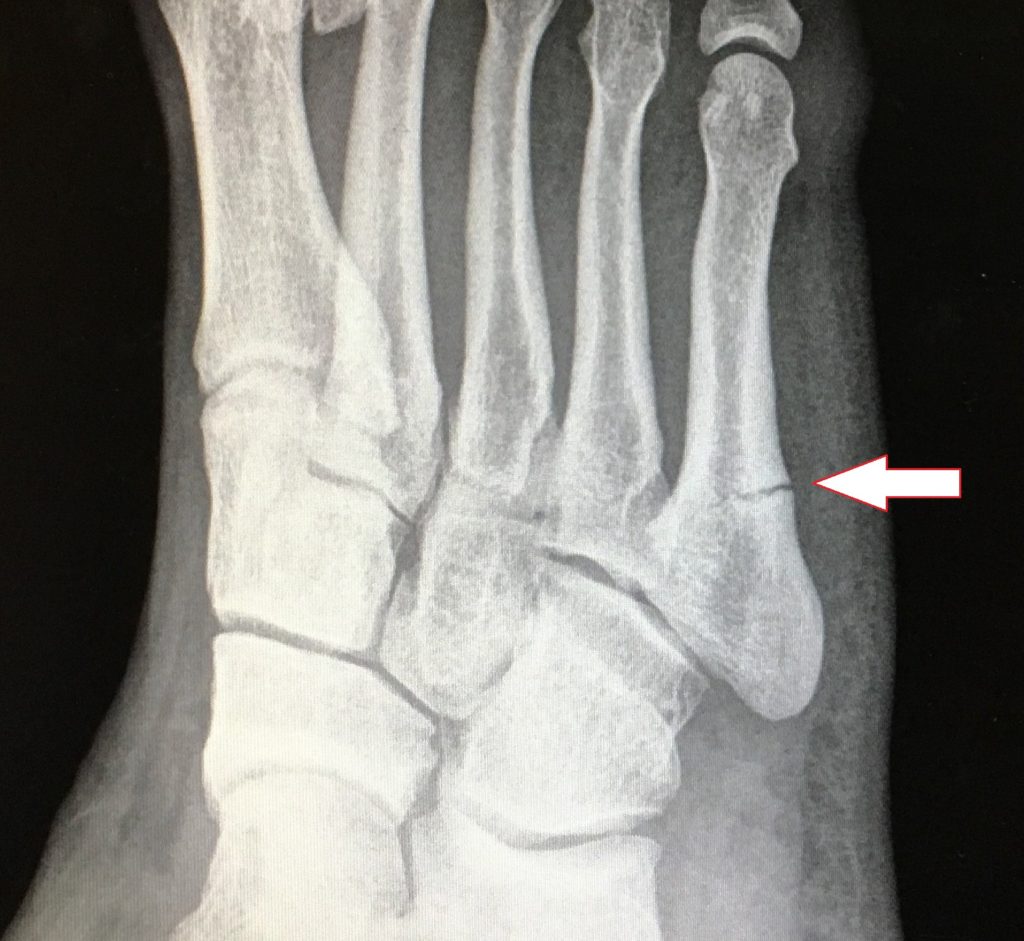
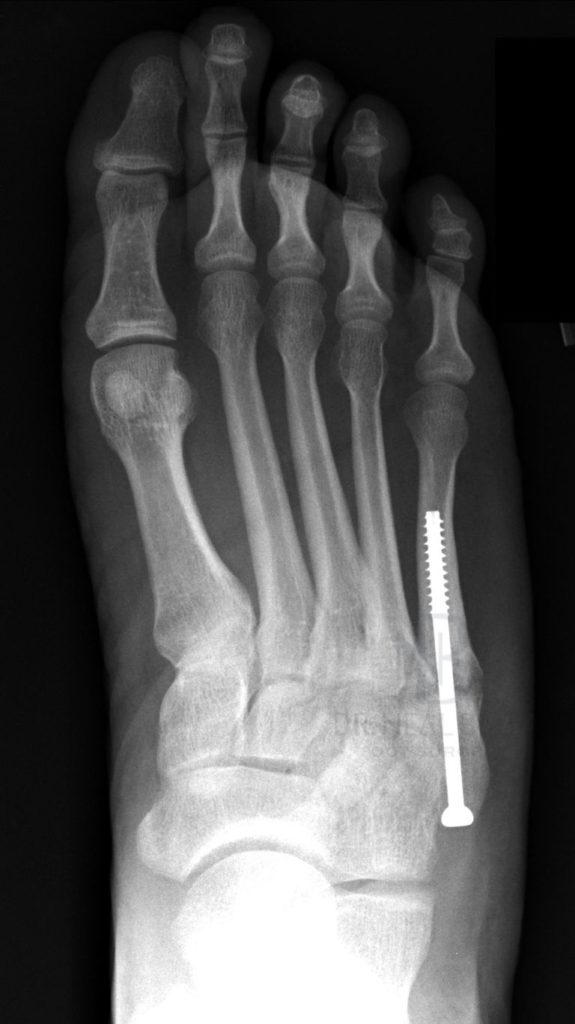
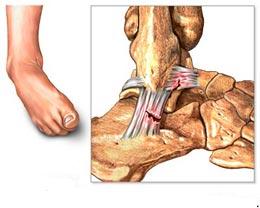
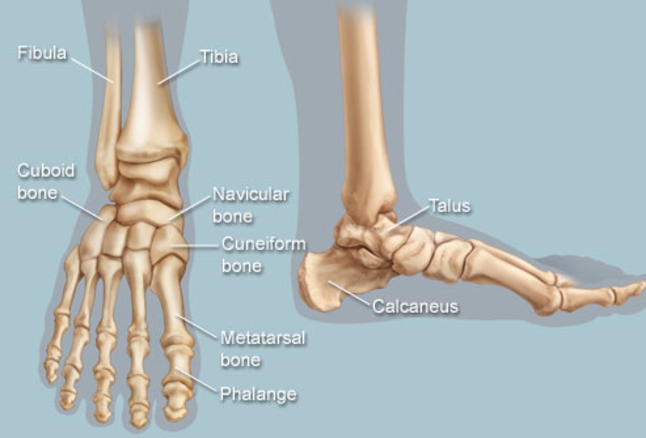
A tendinopatia do tendão calcâneo (tendão de Aquiles) é uma doença bastante frequente no consultório do ortopedista especialista em pé e tornozelo. De maneira mais ampla, as tendinopatias do tendão calcâneo são divididas em dois grupos: as tendinopatias insercionais (na junção tendão-osso) e as tendinopatias do corpo do tendão.
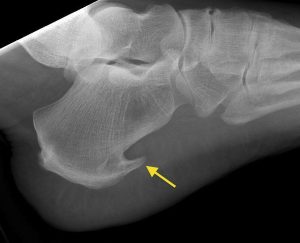
Os sintomas são parecidos mas a região acometida é diferente. Na tendinopatia insercional, o paciente apresenta queixa de dor no calcanhar que, em muitos casos, vem acompanhada de um aumento de volume local que dificulta o uso de calçados fechados. Associado ao aumento de volume do tendão, pode surgir o chamado esporão insercional do Aquiles (ou entesófito insercional), uma calcificação que “cresce” dentro do tendão e faz com que o calcanhar aumente ainda mais de volume e se torne doloroso. Este tipo de tendinopatia é muito comum em atletas que praticam corrida. Com o crescimento do número de adeptos das corridas de rua, a queixa tem sido muito mais frequente nos atendimentos ortopédicos.
O segundo tipo é a tendinopatia do corpo do tendão. Nestes casos, o paciente sente dor atrás do tornozelo, na porção final da panturrilha. A palpação do local revela um espessamento do tendão que pode ser bastante doloroso.
O tratamento inicial consiste na restrição para as atividades físicas que sobrecarregam o tendão ou, em alguns casos, um período inicial de imobilização, associado ao uso de medicação anti-inflamatória. A seguir, o paciente é encaminhado para um programa de fisioterapia que pode durar de semanas a meses.
Outras opções de tratamento podem ser as sessões de Terapia por Ondas de Choque (explicada aqui no site em outro post) e a aplicação de Ácido de Hialurônico sobre o tendão doente.
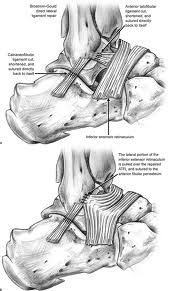
Nos casos onde este tratamento não atinge o resultado esperado, o tratamento cirúrgico poderá ser indicado. Atualmente, existem diversas técnicas para a reconstrução do tendão doente (tenoplastias, desbridamentos e transposição de tendões).
Para agendar uma consulta, ligue: (11) 2165-2384 / 96307-5868 ou 96307-5857
Fale com o Dr. André Donato: dr.andredonato@gmail.com
Obs: Não respondemos a pedidos de orçamentos de cirurgia por e-mail.